中國糖尿病最新研究:2.33 億人患病!2050 年或 3 人就有 1 人患病,這份防控地圖必看
發(fā)布時間: 2025-06-25
轉(zhuǎn)自《梅斯醫(yī)學》
本研究基于2005-2023年全國慢性病與危險因素監(jiān)測數(shù)據(jù),結(jié)合先進的疾病建模技術(shù),首次全面揭示了中國糖尿病在國家、區(qū)域及省級層面的流行特征,并對2050年前的疾病趨勢進行了情景模擬。
糖尿病作為21世紀全球公共衛(wèi)生領(lǐng)域的重大挑戰(zhàn),在中國呈現(xiàn)出快速蔓延的嚴峻態(tài)勢。根據(jù)最新研究數(shù)據(jù),中國目前承載著全球四分之一的糖尿病患者負荷,其疾病負擔已從單純的健康問題演變?yōu)樯羁逃绊懮鐣?jīng)濟發(fā)展的系統(tǒng)性危機。2025年6月2日,中國疾控中心慢病中心的研究人員在Military Medical Research期刊上發(fā)表了一篇題為“The national and provincial prevalence and non-fatal burdens of diabetes in China from 2005 to 2023 with projections of prevalence to 2050”的研究論文。本研究基于2005-2023年全國慢性病與危險因素監(jiān)測數(shù)據(jù),結(jié)合先進的疾病建模技術(shù),首次全面揭示了中國糖尿病在國家、區(qū)域及省級層面的流行特征,并對2050年前的疾病趨勢進行了情景模擬,為構(gòu)建精準化防控體系提供了科學依據(jù)。
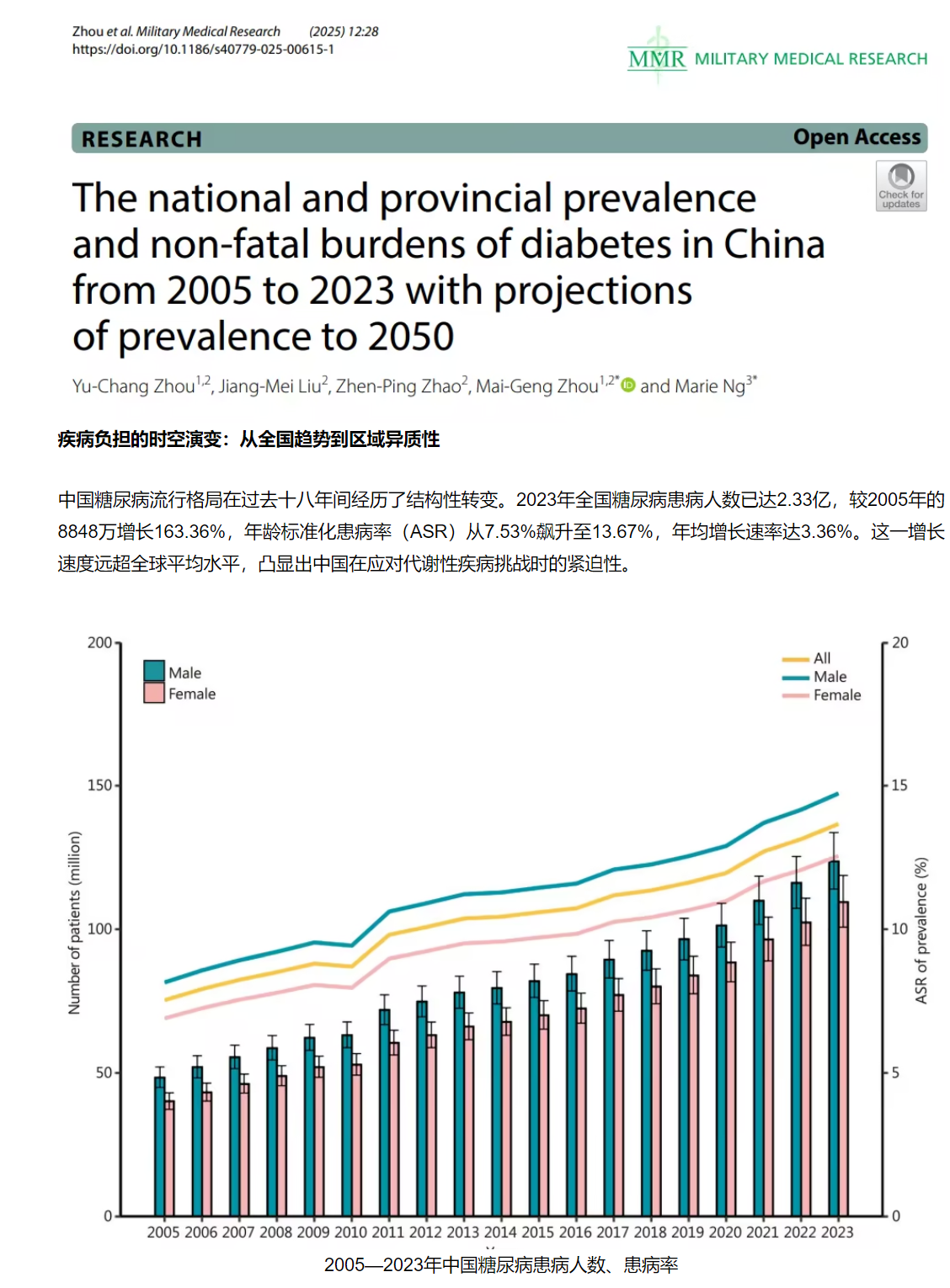
性別與年齡維度的差異化特征
性別差異在糖尿病流行中呈現(xiàn)獨特模式:男性ASR始終高于女性,2023年分別為14.73%和12.55%,但女性的疾病負擔增速更為顯著。值得注意的是,男性在15-19歲至20-24歲年齡段出現(xiàn)患病率“跳躍式”增長,從1.99%驟升至7.42%,而女性的同幅度增長則滯后于25-29歲年齡段,從3.54%升至7.52%。這種性別年齡差可能與青春期代謝調(diào)控機制及生活方式暴露差異相關(guān)。
老年人群仍是疾病負擔的核心載體:80歲以上高齡組患病率突破35%,且隨年齡增長呈現(xiàn)線性遞增趨勢。但值得警惕的是,年輕群體正成為新的高危人群——10-14歲年齡組的ASR年均增長率達3.88%,反映出糖尿病“年輕化”的嚴峻現(xiàn)實。這種全年齡段蔓延的態(tài)勢,對傳統(tǒng)以老年為中心的防控策略提出了挑戰(zhàn)。
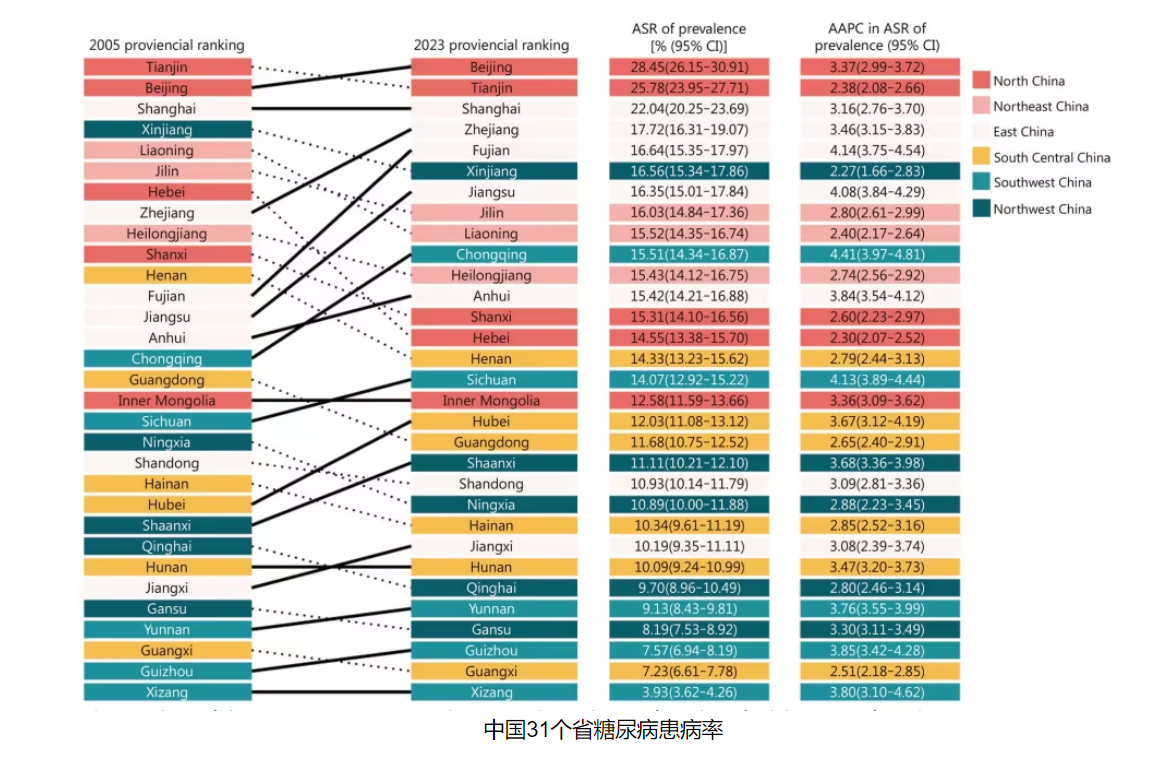
地理分布的顯著異質(zhì)性
中國糖尿病流行呈現(xiàn)出鮮明的“北高南低、東高西低”地理格局。2023年數(shù)據(jù)顯示,華北地區(qū)ASR高達17.20%,東北地區(qū)15.62%,而西南地區(qū)僅為11.77%。省級層面,北京、天津、上海三大直轄市患病率突破20%,其中北京達28.45%,而西藏自治區(qū)僅為3.93%,形成超過7倍的區(qū)域差距。
這種地理差異與經(jīng)濟發(fā)展水平呈現(xiàn)復雜關(guān)聯(lián)。人類發(fā)展指數(shù)(HDI)最高的地區(qū)反而面臨更高的疾病負擔——HDI第一分位地區(qū)ASR為16.33%,而第五分位地區(qū)為8.10%,反映出經(jīng)濟轉(zhuǎn)型期生活方式西化對代謝健康的負面影響。值得關(guān)注的是,西南地區(qū)成為增速最快的區(qū)域,2005-2023年間ASR年均增長4.12%,預示著疾病負擔正在從發(fā)達地區(qū)向欠發(fā)達地區(qū)滲透。
疾病負擔的量化評估:從患病率到健康生命損失
糖尿病的危害遠超出疾病本身,其引發(fā)的慢性并發(fā)癥導致了巨大的健康生命年損失。2023年全國糖尿病相關(guān)傷殘調(diào)整生命年(YLDs)達3249萬,ASR為19.06/千人,較2005年的10.51/千人增長81.3%,年均增速4.68%。這意味著每1000名中國人中,就有近20人因糖尿病及其并發(fā)癥處于失能狀態(tài)。
并發(fā)癥譜系與負擔構(gòu)成
研究基于中國人群特異性殘疾權(quán)重(DWs),量化了不同并發(fā)癥的健康損失:糖尿病神經(jīng)病變(DW=0.094)、中度視力損傷(DW=0.040)、重度視力損傷(DW=0.219)和失明(DW=0.221)分別占并發(fā)癥負擔的60.3%、19.3%、5.9%和1.1%。通過微觀模擬4萬例患者的并發(fā)癥共現(xiàn)情況,研究發(fā)現(xiàn)合并多種并發(fā)癥的患者DWs呈現(xiàn)非線性疊加——同時患有神經(jīng)病變和失明的患者綜合DW達0.392,顯著高于單一并發(fā)癥的累加值(0.094+0.221=0.315),揭示了并發(fā)癥協(xié)同作用對健康的毀滅性影響。
區(qū)域并發(fā)癥負擔呈現(xiàn)與患病率相似的分布特征:華北地區(qū)YLDsASR達23.99/千人,而中南地區(qū)僅為16.09/千人。北京、天津、上海的YLDs率超過30/千人,提示這些地區(qū)已面臨糖尿病并發(fā)癥的集中爆發(fā)。
經(jīng)濟與社會影響的隱性維度
糖尿病的經(jīng)濟負擔已構(gòu)成中國衛(wèi)生體系的沉重壓力。盡管本研究未直接估算經(jīng)濟成本,但參考相關(guān)研究,若延續(xù)當前趨勢,2030年中國糖尿病總經(jīng)濟成本將達4600億美元。這種負擔不僅表現(xiàn)為直接醫(yī)療支出(如降糖藥物、并發(fā)癥治療),還包括生產(chǎn)力損失、長期護理等隱性成本,尤其對農(nóng)村和欠發(fā)達地區(qū)構(gòu)成系統(tǒng)性風險。
社會層面,糖尿病已成為影響勞動力質(zhì)量的關(guān)鍵因素。20-59歲勞動年齡人口中,糖尿病ASR達11.2%,每年導致約1200萬健康生命年損失,對制造業(yè)、服務(wù)業(yè)等勞動力密集型行業(yè)產(chǎn)生潛在沖擊。此外,疾病對老年人生活質(zhì)量的影響加劇了老齡化社會的照護壓力,形成“疾病-失能-照護”的惡性循環(huán)。
未來三十年預測:從自然趨勢到干預潛力
基于DisMod-MR模型的情景模擬顯示,中國糖尿病流行將在未來三十年面臨關(guān)鍵轉(zhuǎn)折。若延續(xù)當前趨勢(自然情景),全國ASR將在2050年達到29.1%,即每3名中國人中就有1人患糖尿病。北方地區(qū)部分省份患病率將突破40%,而西南地區(qū)也將超過12%,形成全國性蔓延態(tài)勢。
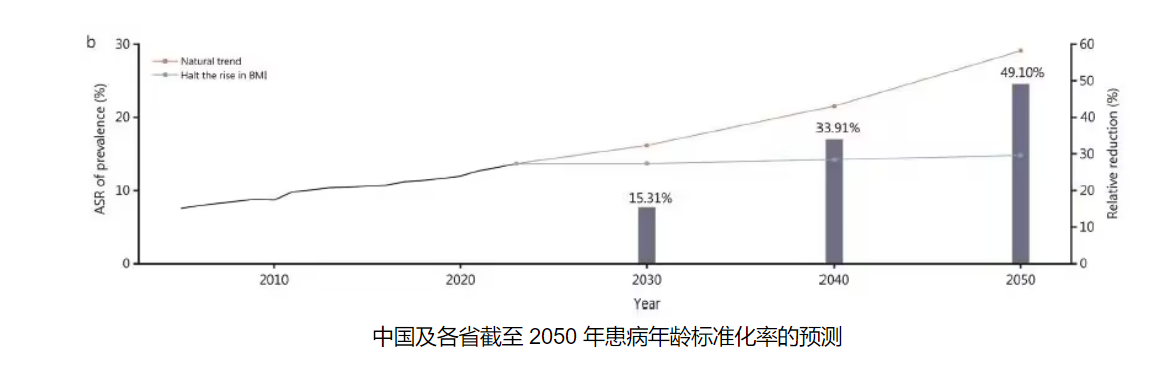
BMI干預的潛在效益
然而,研究同時證實,若實施有效的體重管理干預(參照WHO非傳染性疾病防控目標,維持BMI穩(wěn)定),患病率增長可被顯著遏制。到2050年,干預情景下ASR將維持在15%以下,較自然情景降低49.1%。這種干預在不同地區(qū)呈現(xiàn)差異化效果:福建、江蘇等經(jīng)濟發(fā)達省份的患病率可降低48.52%和44.42%,而重慶、貴州等西南省份降幅可達52%,反映出肥胖與糖尿病關(guān)聯(lián)的區(qū)域異質(zhì)性。
驅(qū)動因素的機制解析
模型分析顯示,BMI變化是未來糖尿病趨勢的核心驅(qū)動因子,其解釋力達68%(P<0.001)。此外,HDI每提升0.1單位,ASR增加1.2%,反映出經(jīng)濟發(fā)展伴隨的生活方式轉(zhuǎn)變對代謝健康的持續(xù)影響。值得注意的是,當BMI控制在24kg/m2以下時,糖尿病風險可降低53%,這為制定分級干預策略提供了關(guān)鍵閾值參考。
防控策略的頂層設(shè)計:從科學證據(jù)到政策轉(zhuǎn)化
面對糖尿病流行的嚴峻挑戰(zhàn),本研究基于證據(jù)提出“三級四維”綜合防控體系。該體系以年齡、區(qū)域、風險因素為橫軸,以預防、篩查、管理、教育為縱軸,構(gòu)建全覆蓋、多層次的干預網(wǎng)絡(luò)。
精準化一級預防策略
針對北方高風險地區(qū),應(yīng)重點干預“高碳水化合物攝入-低體力活動”的傳統(tǒng)生活模式。研究顯示,華北地區(qū)居民日均碳水化合物供能比達65%,顯著高于南方的55%,而體力活動不足率達32%,因此需推動膳食結(jié)構(gòu)向“全谷物-優(yōu)質(zhì)蛋白”轉(zhuǎn)型,并結(jié)合“運動友好型社區(qū)”建設(shè),將日均中等強度運動時間提升至30分鐘以上。
針對年輕人,需構(gòu)建“學校-家庭-社區(qū)”三位一體的防控網(wǎng)絡(luò)。數(shù)據(jù)顯示,10-24歲人群糖尿病增速達3.84-3.88%,與含糖飲料消費(年均增長7.2%)和屏幕時間延長(日均4.2小時)密切相關(guān)。建議參照“健康中國2030”戰(zhàn)略,在中小學實施“無糖校園”計劃,并將運動課程占比提升至每周4課時。
分層化篩查與干預體系
基于區(qū)域異質(zhì)性,應(yīng)建立梯度篩查策略:北京、天津等患病率>20%的地區(qū),實施“全員篩查+年度隨訪”;患病率10-20%的中等風險地區(qū),針對35歲以上人群開展每3年一次的空腹血糖檢測;西藏等低風險地區(qū)則重點關(guān)注藏族以外的遷入人群。特別值得注意的是,妊娠期糖尿病(GDM)已成為女性糖尿病的重要源頭,中國GDM總發(fā)病率達14.8%,且隨年齡增長顯著升高(40歲以上孕婦達42.39%),需在全國范圍內(nèi)推廣標準化GDM篩查流程。
數(shù)字化疾病管理創(chuàng)新
經(jīng)濟發(fā)達地區(qū)應(yīng)率先推動“糖尿病數(shù)字療法”落地。研究證實,基于AI的血糖監(jiān)測系統(tǒng)可使血糖達標率提升27%,并發(fā)癥風險降低19%。建議上海、江蘇等地試點“數(shù)字健康工具醫(yī)保報銷”政策,將連續(xù)血糖監(jiān)測設(shè)備、個性化營養(yǎng)APP等納入慢性病管理范疇。同時,針對農(nóng)村地區(qū)互聯(lián)網(wǎng)覆蓋率不足的現(xiàn)狀,可開發(fā)“語音交互+村醫(yī)輔助”的簡化版管理系統(tǒng),縮小城鄉(xiāng)管理差距。
政策保障與體系重構(gòu)
防控成效的關(guān)鍵在于構(gòu)建跨部門協(xié)作機制。建議參照“肥胖防控行動”模式,由國家衛(wèi)生健康委員會牽頭,聯(lián)合農(nóng)業(yè)農(nóng)村部(調(diào)控糧食加工結(jié)構(gòu))、教育部(校園健康促進)、工業(yè)和信息化部(智能醫(yī)療設(shè)備研發(fā))等部門,制定為期十年的“糖尿病防控國家專項計劃”。財政上可設(shè)立“代謝健康基金”,按GDP的0.5‰比例撥款,其中30%用于欠發(fā)達地區(qū)基層醫(yī)療機構(gòu)能力建設(shè),20%用于高危人群干預,50%用于科技研發(fā)。
研究局限與未來方向
本研究尚存在若干待完善之處。首先,未區(qū)分1型與2型糖尿病,可能影響高危人群的精準識別;其次,兒童青少年數(shù)據(jù)相對有限,可能導致年輕群體患病率的高估;此外,并發(fā)癥評估僅涵蓋神經(jīng)病變和視力損傷,未納入糖尿病足(約5.7%患者)等其他并發(fā)癥,可能低估整體負擔。未來研究可結(jié)合全基因組關(guān)聯(lián)分析,探索漢族與少數(shù)民族的遺傳易感性差異,同時完善動態(tài)并發(fā)癥監(jiān)測體系,為個體化防控提供更精準的依據(jù)。
中國糖尿病防控已進入關(guān)鍵窗口期。本研究揭示的“快速增長-區(qū)域失衡-并發(fā)癥高負擔”特征,要求我們必須超越傳統(tǒng)疾病管理模式,以系統(tǒng)思維重構(gòu)防控體系。唯有將科學證據(jù)轉(zhuǎn)化為政策行動,從生活方式干預到醫(yī)療體系改革多管齊下,才能遏制糖尿病流行態(tài)勢,守護14億人的代謝健康。
參考文獻:
https://mmrjournal.biomedcentral.com/articles/10.1186/s40779-025-00615-1
版權(quán)聲明:
本網(wǎng)站所有內(nèi)容如果存在侵權(quán)、或不希望被轉(zhuǎn)載的媒體或個人可與我們聯(lián)系,我們將立即進行刪除處理。
推薦新聞




 微信公眾號
微信公眾號
